Trastorno del Espectro Autista (TEA): Formas, Niveles, Presencia Mundial y Nuevas Terapias
*Análisis desde la perspectiva de un psicólogo clínico y psiquiatra forense*
## De qué trata este artículo
Aquí encontrarás una revisión actualizada del Trastorno del Espectro Autista (TEA): cómo se entiende en la práctica (formas y niveles), cuántas personas lo tienen en el mundo, cómo y cuándo se diagnostica, qué otros problemas de salud suelen presentarse junto con el TEA y qué tratamientos funcionan y cuáles son nuevos. También incluyo una lista de los 10 países con más casos (explicando cómo se hizo esta lista y sus problemas) y imágenes (gráficos y un mapa). Los datos que uso sobre la población y cuántos tienen TEA están citados. Si hay dudas sobre algo, lo explico y doy otras posibilidades.
**Importante sobre los datos:** Las cifras mundiales del TEA varían mucho según cómo se defina (si es un diagnóstico médico o una estimación de la población), quién tiene acceso a ser diagnosticado y qué tan buenos son los registros. Para calcular el número de casos por país, uso dos ideas: (A) **una idea conservadora (OMS):** alrededor del 1% de la población mundial (1 de cada 100 personas) tiene TEA, y (B) **una idea de mayor detección** (usar números más altos en lugares donde se diagnostica más, como EE. UU.). En el texto explico por qué existen estas dos ideas y cómo entenderlas.
Fuentes principales: CDC (EE. UU.), OMS, análisis de estudios recientes sobre tratamientos (EIBI, NDBI) y análisis sobre terapias nuevas (TMS, microbioma, oxitocina). (Las fuentes web están al final). ([CDC][1])
—
## 1. ¿Qué es el TEA? — Formas y niveles
El **Trastorno del Espectro Autista (TEA)** es una condición del desarrollo que se describe por **dos cosas principales**: (1) problemas continuos para comunicarse e interactuar con otros, y (2) patrones de comportamiento, intereses o actividades repetitivas y limitadas. La palabra espectro resalta que **no todos son iguales**: algunas personas tienen problemas leves para comunicarse, mientras que otras tienen dificultades grandes que requieren ayuda constante.
### Cómo se clasifica — DSM-5 y niveles de ayuda
El manual de diagnóstico DSM-5 (y la CIE-11) agrupa todos los síntomas bajo el nombre de TEA y, además, **evalúa la gravedad en tres niveles** según cuánta ayuda necesita la persona:
* **Nivel 1 (necesita ayuda):** Tiene problemas sociales que requieren ayuda, pero puede hablar y pensar bien.
* **Nivel 2 (necesita mucha ayuda):** Tiene problemas más claros para comunicarse y comportamientos repetitivos más notorios que interrumpen su vida diaria.
* **Nivel 3 (necesita muchísima ayuda):** Tiene problemas graves, no puede hablar o se hace daño a sí mismo o a otros, y depende mucho de otros para hacer cosas básicas.
Además, se distingue entre **autismo con o sin discapacidad intelectual**, y si tiene otros problemas comunes como: trastorno por déficit de atención e hiperactividad (TDAH), epilepsia, problemas para dormir, ansiedad, problemas de digestión, problemas de lenguaje y problemas con los sentidos. Es importante mencionar que la **neurodiversidad** dice que el TEA no es solo un trastorno, sino una forma diferente de pensar y sentir. Sin embargo, en la práctica, muchas personas sí necesitan mucha ayuda.
—
## 2. Presencia: Lo que sabemos y lo que no
### Qué se ha visto
En los últimos años, **la cantidad de personas con TEA** ha aumentado en la mayoría de los países con buenos registros. Esto se debe a varias razones: se han ampliado las formas de diagnosticarlo, hay más conciencia y se busca ayuda, han mejorado los registros y más bebés sobreviven (lo que cambia las estadísticas).
* **Estudios de EE. UU. (ADDM/CDC)** muestran números altos en niños: informes recientes indican que casi **1 de cada 31 niños de 8 años (≈3.2%)** tiene TEA en los lugares estudiados (datos de 2022, publicados por el CDC). Estos números deben entenderse bien, ya que son cálculos basados en sistemas de vigilancia locales. ([CDC][1])
* **OMS (cálculo conservador)**: en 2021, la Organización Mundial de la Salud dijo que, en promedio, **1 de cada 100 personas** (≈1%) tiene TEA, sabiendo que en muchos países de bajos ingresos es difícil saber cuántos son en realidad porque no hay diagnósticos ni registros. ([Organización Mundial de la Salud][2])
### ¿Más autismo o más diagnósticos?
Los expertos creen que **gran parte del aumento** se debe a que se detecta más y a que ha cambiado la forma de definirlo. Sin embargo, algunas cosas en los genes y el ambiente (cómo interactúan los genes y el ambiente) podrían tener un pequeño efecto en cuántos casos hay. Estudios recientes de genética muestran que el TEA se hereda mucho (hay muchos genes involucrados) y que hay diferentes perfiles según la edad en que se diagnostica, lo cual abre la puerta a predecir cómo será el TEA y por qué es diferente en cada persona. ([Financial Times][3])
—
## 3. Cuándo se diagnostica y cómo se desarrolla
Por lo general, los padres empiezan a preocuparse alrededor de los **18–30 meses**, pero el **diagnóstico** en muchos países ricos se da entre los **3–5 años** (el CDC dice que la edad promedio de diagnóstico es alrededor de los 49 meses en algunos casos). Sin embargo, hay grandes diferencias: en estudios, los promedios varían entre **38 y 120 meses** según el país, cómo se hace el estudio y si se tiene acceso a servicios. ([CDC][4])
Cosas importantes:
* Los niños con **TEA y discapacidad intelectual** suelen ser diagnosticados antes (los síntomas son más claros).
* Las personas que **hablan bien y tienen rasgos más sutiles** (antes llamados síndrome de Asperger) suelen ser diagnosticadas más tarde, incluso en la adolescencia o adultez.
* En muchos países pobres, **no se diagnostica a los adultos**, aunque cada vez se ven más adultos autistas.
## 4. Problemas que suelen presentarse junto con el TEA y cómo les va a las personas
Los problemas más comunes (y importantes) son:
* **TDAH** (ocurren juntos, lo que dificulta el tratamiento con terapias y medicamentos).
* **Epilepsia** (alrededor del 20–30% en algunos grupos, más común en TEA con discapacidad intelectual).
* **Problemas para dormir**, problemas de estómago (la comida y las bacterias en el intestino pueden afectar la calidad de vida), ansiedad y depresión en la adolescencia/adultez.
Cómo le va a la persona **depende** de muchas cosas: qué tan inteligente es, si puede hablar bien, si tiene otros problemas de salud, cuándo empezó a recibir ayuda y qué tanta ayuda recibe de la sociedad. Empezar a recibir ayuda temprano y de forma constante mejora cómo piensa, se comunica y se adapta la persona.
## 5. Tratamientos que funcionan
Hay pruebas de que los tratamientos tempranos que combinan terapias de comportamiento y desarrollo son útiles:
### 5.1 Terapias de comportamiento intensivas (EIBI / ABA)
* La **Intervención Conductual Temprana Intensiva (EIBI)**, basada en el Análisis de Comportamiento Aplicado (ABA), ha demostrado mejorar el lenguaje, la forma de pensar y el comportamiento en algunos niños cuando se aplica con mucha dedicación y calidad (muchas horas a la semana, con personal capacitado). Estudios recientes muestran que tiene efectos positivos, pero es difícil saber qué tan bien funciona porque los estudios son diferentes y los resultados varían. ([NHSJS][5])
### 5.2 Terapias naturalistas del desarrollo (NDBI)
* Las **NDBI (Intervenciones Conductuales Naturalistas del Desarrollo)** incluyen modelos como el Early Start Denver Model o el Pivotal Response Treatment. Son terapias enfocadas en el juego, la relación y la ayuda de los padres. Estudios recientes dicen que las **NDBI** mejoran la comunicación, las habilidades sociales y la forma de adaptarse de los niños pequeños, y son una buena opción de tratamiento en las primeras etapas. ([Publicaciones ASHA][6])
### 5.3 Terapias familiares y ayuda de los padres
* Los programas para **enseñar a los padres** y la ayuda familiar, integrados en NDBI o EIBI, han demostrado mejorar cómo se mantienen los logros a largo plazo.
### 5.4 Tratamiento de otros problemas
* Uso de **medicamentos** para los síntomas (por ejemplo, antipsicóticos para comportamientos graves o irritabilidad; estimulantes o atomoxetina para el TDAH; medicamentos para la epilepsia). No hay un medicamento que cure el TEA; el tratamiento con medicamentos es para los síntomas.
## 6. Terapias nuevas y experimentales
En los últimos años han aparecido muchas terapias experimentales. Muchas parecen buenas, pero hay que tener cuidado con la seguridad, si los resultados son reales y si funcionan bien.
### 6.1 Terapias de neuromodulación (TMS / rTMS)
* La **estimulación magnética transcraneal repetitiva (rTMS / TMS)** ha mostrado algunos resultados en la mejora de la atención, la actividad del cerebro y algunos comportamientos, pero los estudios son diferentes en cómo se hacen, a qué partes del cerebro apuntan y a quiénes se aplican (niños o adultos). Estudios recientes dicen que tiene efectos pequeños y que se necesitan estudios más grandes y con mejores controles. En la práctica, aún se considera experimental y solo se usa en centros de investigación. ([PMC][7])
### 6.2 Terapias para el microbioma (FMT, probióticos)
* Estudios pequeños sobre el **Trasplante de Microbiota Fecal (FMT)** y cambios en el microbioma han mostrado mejoras en los síntomas del estómago y, a veces, en el comportamiento. Los datos son preliminares y la seguridad no está clara: la FDA advirtió sobre los riesgos de transmitir enfermedades. Por lo tanto, la FMT es experimental y necesita protocolos controlados y vigilancia. Estudios recientes muestran resultados prometedores, pero aún hay que tener cuidado. ([MDPI][8])
### 6.3 Oxitocina en aerosol nasal
* Los estudios con **oxitocina en aerosol nasal** han tenido resultados diferentes: algunos muestran una ligera mejora en la interacción social, otros no. Estudios recientes no muestran que sea muy efectiva, aunque se sigue investigando sobre la dosis y qué tipos de personas podrían responder. Aún no es una terapia aprobada para usar normalmente. ([PMC][9])
### 6.4 Terapias digitales, realidad virtual e IA
* Plataformas digitales para practicar habilidades sociales, realidad virtual para practicar habilidades y **programas de IA** para detectar el TEA temprano (análisis de videos del comportamiento) están progresando rápido y ofrecen herramientas para acceder a ayuda a distancia, lo cual es útil en lugares con pocos especialistas. Son prometedoras como complemento, pero aún se están estudiando sus efectos a largo plazo.
### 6.5 Terapias genéticas y celulares
* En algunos casos con causas genéticas (por ejemplo, algunos síndromes asociados al autismo como Rett o ciertos problemas en las conexiones del cerebro), la **investigación genética** y las terapias dirigidas son un tema importante. Sin embargo, para la mayoría de los casos de TEA, las terapias en humanos (terapias genéticas) aún están en fases muy tempranas.
**Conclusión sobre las terapias nuevas:** muchas cosas parecen prometedoras (neuromodulación, microbioma, oxitocina, herramientas digitales), pero **ninguna reemplaza** las terapias que ya se sabe que funcionan: NDBI, EIBI y la ayuda familiar siguen siendo lo más importante al principio.
## 7. Lista de países con más casos estimados de TEA (top-10)
**Pregunta:** ¿Qué países tienen más casos? — Se puede entender de dos formas: (A) países con más **casos diagnosticados** (depende de los registros) o (B) países con más **personas que probablemente tienen TEA**, es decir, usar una estimación de cuántas personas tienen TEA para calcular cuántas personas lo tienen en cada país. Como no hay muchos datos de diagnósticos oficiales que se puedan comparar entre países, uso **la opción B**: estimar la población (total de personas que podrían tener TEA), con dos ideas:
* **Idea conservadora (OMS):** 1% de la población (1/100) tiene TEA.
* **Idea de mayor detección:** usar un porcentaje mayor (ej. 3.2% para EE. UU., 1.5% para lugares donde se diagnostica mucho) para mostrar cómo cambia el resultado si se diagnostica más.
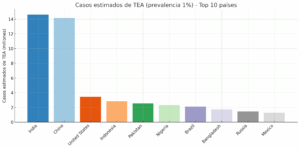
1. Gráfico de barras (prevalencia del 1%)
Aquí, la prevalencia es del 1% en cada país.
India y China destacan porque superan los 14 millones de casos estimados. Esto no quiere decir que tengan más riesgo, sino que, al ser los países más poblados, concentran más personas.
En un segundo grupo están EE. UU. (3.4 millones), Indonesia y Pakistán (2.5–2.8 millones).
El tercer grupo lo forman Nigeria, Brasil, Bangladesh, Rusia y México, con entre 1.3 y 2.3 millones de casos.
👉 Lo que esto significa: la cantidad de personas está relacionada con el tamaño de la población. Esto nos recuerda que el autismo no es solo cosa de países ricos. Hay muchos millones de personas en países de bajos y medios ingresos, donde es difícil acceder a servicios de diagnóstico y apoyo.
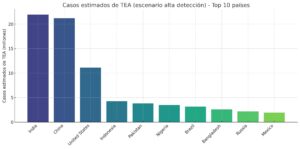
2. Gráfico de barras (alta detección)
Aquí, la prevalencia se ajusta para mostrar países con mejores sistemas de diagnóstico.
EE. UU. sube de 3.4 millones (1%) a más de 11 millones al usar la prevalencia observada en niños (cerca del 3.2%).
Los demás países suben un poco (1.5% en vez de 1%), pero en EE. UU. el cambio es grande.
Esto hace que EE. UU. suba en el ranking, casi como India y China.
👉 Lo que esto significa: la detección y el sistema de vigilancia cambian las cifras que vemos. Los países con más recursos muestran prevalencias más altas, no porque haya más autismo, sino porque se diagnostica mejor y antes.
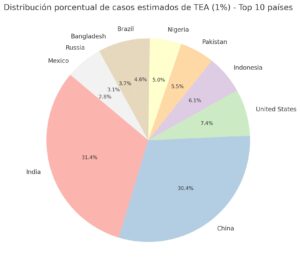 3. Gráfico circular (prevalencia del 1%)
3. Gráfico circular (prevalencia del 1%)
Muestra la proporción de cada país en el total de casos de este top 10.
India y China, juntos, tienen casi el 60% de los casos estimados del grupo.
EE. UU. representa entre el 8 y el 9%, mientras que Indonesia, Pakistán, Nigeria y Brasil aportan entre el 5 y el 7% cada uno.
Rusia y México suman porcentajes más pequeños (alrededor del 4–5% en total).
👉 Lo que esto significa: India y China tienen un gran peso en la carga global. Si añadimos otros países poblados (como Etiopía o Filipinas), esto se hace más evidente. El acceso al diagnóstico en países con mucha gente será clave para saber la magnitud real del autismo en el mundo.
📌 En resumen:
El número de personas con autismo depende más del tamaño de la población y del sistema de detección que de una supuesta diferencia en la biología entre países.
India y China tienen la mayor cantidad de casos; EE. UU. sube cuando se ajusta por la detección.
Esto muestra que la carga oculta en países con baja detección es grande, lo que requiere planes globales de diagnóstico y atención justa.
> **Nota:** para calcular la población de cada país, he usado estimaciones de 2024 (UN WPP / datos oficiales). Los números son aproximados y solo para dar una idea. Para comparar países, se deben tener en cuenta las diferencias en los registros, los sistemas de salud y cómo se diagnostica.
### Tabla (Top-10 por número estimado de casos, idea conservadora 1%)
(A continuación, la lista por población, por lo que el número de casos estimados se calcula usando el 1%. Los países están ordenados de **más** a **menos** casos estimados).
1. **India** — población ≈ 1.46 mil millones → **casos estimados (1%) ≈ 14.6 millones**. Cuándo se diagnostica: en las ciudades, muchos diagnósticos en la infancia (2–6 años); en las zonas rurales suele tardar más.
2. **China** — población ≈ 1.415 mil millones → **≈ 14.15 millones**. Diagnóstico: ha aumentado en los últimos 20 años; la edad promedio varía (5–8 años en estudios nacionales).
3. **Estados Unidos** — población ≈ 345 millones → **≈ 3.45 millones** (idea conservadora). *Idea de detección:* si se usa el porcentaje de niños del CDC (~3.2%), el número de personas afectadas entre los jóvenes sería mayor y la cantidad total de personas con TEA sería mayor. La edad promedio de diagnóstico es de 3–4 años. ([CDC][1])
4. **Indonesia** — población ≈ 285.7 millones → **≈ 2.86 millones**. Es difícil diagnosticar temprano fuera de las ciudades.
5. **Pakistán** — población ≈ 255 millones → **≈ 2.55 millones**. La detección varía mucho; el diagnóstico suele ser tardío y no hay muchos servicios especializados.
6. **Nigeria** — población ≈ 232.7 millones → **≈ 2.33 millones**. Es difícil detectar; muchas personas no tienen diagnóstico.
7. **Brasil** — población ≈ 212.0 millones → **≈ 2.12 millones**. Los sistemas de salud no son iguales en todas partes; se está investigando mucho sobre esto.
8. **Bangladesh** — población ≈ 173.6 millones → **≈ 1.74 millones**. Es difícil detectar y acceder a los servicios.
9. **Rusia** — población ≈ 144.7 millones → **≈ 1.45 millones**. La detección y los servicios son mejores en las ciudades.
10. **México** — población ≈ 129.0 millones → **≈ 1.29 millones**. Cada vez se detecta más y hay programas regionales para diagnosticar.
*(Los números son aproximados y se calculan usando el 1% de la población de cada país).*
## 8. Qué significa la lista
* **Por qué los países con más gente están arriba:** si se usa el mismo porcentaje para todos, el número es proporcional a la población. Esto **no** quiere decir que India o Nigeria tengan más autismo por persona, sino que, si el porcentaje fuera igual y se detectara a todos, tendrían más personas con TEA debido a su gran población.
* **Detección:** países como EE. UU., Corea del Sur o algunos países europeos muestran porcentajes más altos porque tienen mejores sistemas para detectar y diagnosticar. Por lo tanto, **comparar países directamente sin tener en cuenta la detección es engañoso**. ([World Population Review][10])
## 9. Qué se recomienda
1. **Invertir en diagnosticar temprano y en formar a los profesionales** (pediatras, médicos de cabecera, psicólogos y logopedas): es lo que mejor funciona para mejorar el pronóstico.
2. **Modelos que combinen NDBI y ayuda a los padres**, y acceso a servicios para otros problemas de salud (epilepsia, sueño, problemas de estómago).
3. **Regular las terapias nuevas** (FMT, TMS, medicamentos experimentales) para evitar que se vendan cosas que no funcionan.
4. **Políticas sociales para incluir** a las personas con autismo (escuelas, trabajo protegido) para que participen en la sociedad.
5. **Investigar juntos** entre países para mejorar las estimaciones en países de bajos ingresos y crear servicios para todos.
## 10. Conclusión
El TEA es diferente en cada persona y cada vez se ve más porque se ha mejorado el diagnóstico y la sociedad lo reconoce más. Hay que dar prioridad a los tratamientos que funcionan (NDBI, EIBI y programas para padres); las terapias que están surgiendo (neuromodulación, microbioma, oxitocina, herramientas digitales) son prometedoras, pero aún son experimentales y necesitan controles. La cantidad de personas con TEA es mayor en países con mucha población, pero el problema real es que no se diagnostica ni se atiende a muchos millones de personas en países pobres.
## Fuentes
* Centers for Disease Control and Prevention (CDC). Surveillance Summaries and Data on Autism Spectrum Disorder (ADDM network). ([CDC][1])
* World Health Organization (WHO). Fact sheet: Autism spectrum disorders (prevalence estimates and notes). ([Organización Mundial de la Salud][2])
* Sandbank M. et al., *Interventions for autism spectrum disorder in early childhood* (meta-analysis / BMJ 2023). ([BMJ][11])
* Reviews sobre NDBI, EIBI y parental mediated interventions (2023–2025). ([PMC][12])
* Revisión sistemática y trabajos recientes sobre rTMS/TMS en TEA (2023–2025). ([PMC][7])
* Revisiones sobre microbiota y FMT en TEA (2023–2025). Advertencia de la FDA sobre riesgos de FMT. ([Frontiers][13])
* Estudios recientes sobre genética y heterogeneidad por edad de diagnóstico (Nature, 2025). ([Financial Times][3])
ACERCA DEL CORRESPONSAL
FRANCISCO JAVIER MARíN MAURI
Me lincencié en psicología por la Universidad de Sevilla. estudios de virología por la Universidad jhons Hopkins y estudios de virus respiratorios emergentes por la O.M.S. Doctorado en neuropsicología por la Universidad de Sevilla. Especialista en Violencia sobre la mujer y en mediación de conflictos sociales.
Llevo desde 1987 ejerciendo la psicología y cada vez pienso más que muchas personas se van de este mundo sin quitarla el sello de fábrica de sus cerebros. Anduve durante casi dos años por varios países africanos para poder realizar mi tesis doctoral sobre el VIH. Ahí aprendes que el poder de la ciencia consiste en tener la suficiente humildad para ejercitar el sentido común que es, por cierto, el menos común de los sentidos.








