

Se trata de la colitis ulcerosa, la enfermedad de Crohn y la colitis indeterminada. En el Día Mundial de estas patologías, la importancia del diagnóstico precoz para evitar complicaciones
Diarrea, fatiga, dolor y cólicos abdominales, presencia de sangre en las heces, disminución del apetito y pérdida de peso involuntaria pueden ser algunos de los síntomas de las enfermedades intestinales inflamatorias.
Son diversos trastornos que implican inflamación de los tejidos del tracto digestivo de manera crónica. Hoy, 19 de Mayo, es la fecha dedicada a concientizar: es el día Mundial de las Enfermedades Intestinales Inflamatorias o IBD (por su sigla en inglés “Inflammatory Bowel Disease”)
Entre los distintos tipos de enfermedad intestinal inflamatoria se incluye a la colitis ulcerosa, la enfermedad de Crohn, y la colitis indeterminada. Cada una afecta a las personas de diferente manera.

Suelen diagnosticarse en la tercera década de vida, entre los 15 y los 30 años de edad. De acuerdo con el Conicet de la Argentina, la incidencia de las enfermedades intestinales inflamatorias ha ido en aumento aceleradamente desde la década de 1970.
Son más prevalentes en países del hemisferio norte. Sin embargo son patologías emergentes en países de otras regiones, como América Latina.
Qué son las enfermedades intestinales inflamatorias
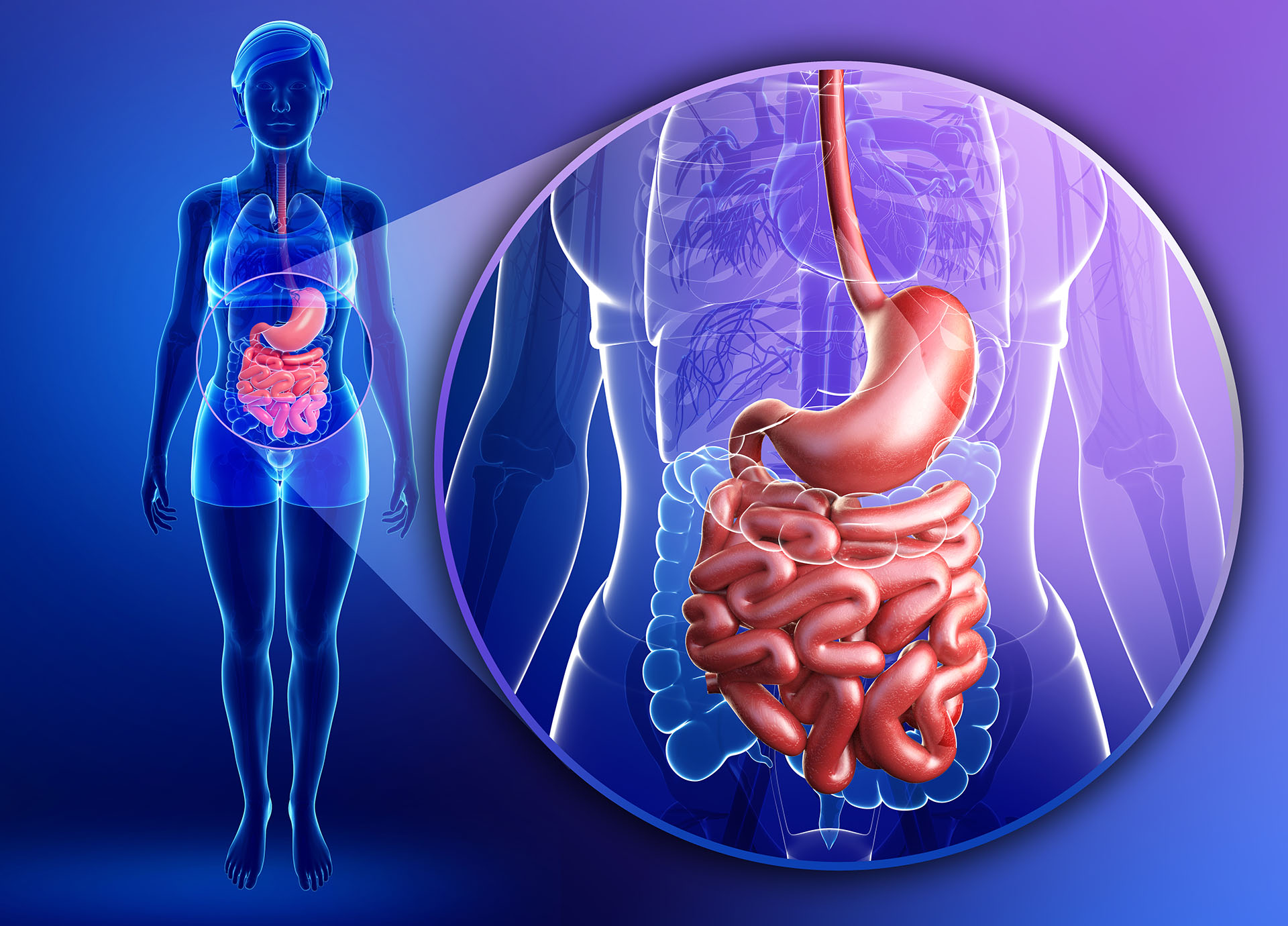
La colitis ulcerosa afecta al intestino grueso o colon. Según la Sociedad Argentina de Gastroenterología, las lesiones se extienden desde el recto hacia arriba en longitud variable y continua. Puede comprometer sólo al recto (en ese caso se denomina proctitis) y permanecer indefinidamente como tal o extenderse al resto del colon. En algunos pacientes, la lesión no sobrepasa la porción izquierda del colon y en otros puede llegar hasta el ciego, que es la última porción del intestino grueso.
En tanto, la enfermedad de Crohn puede afectar una o más porciones del intestino delgado, el colon, y raramente otras partes del tubo digestivo. Las lesiones pueden intercalarse con zonas sanas. Por otra parte, un 10-15% de los pacientes que se diagnostican de enfermedad inflamatoria intestinal tienen un cuadro de colitis indeterminada.
“Se establece este diagnóstico, cuando al realizar los estudios habituales ante una sospecha clínica de enfermedad inflamatoria intestinal: analíticos, radiológicos, endoscópicos y anatomopatológicos, no se establecen o no cumplen exactamente criterios ni de enfermedad de Crohn ni de Colitis ulcerosa”, explicaron desde el Grupo Español de Trabajo de Enfermedad de Crohn y colitis ulcerosa.

La mayoría de los pacientes tras la realización de estas pruebas, se diagnostican de enfermedad de Crohn o de Colitis ulcerosa, ya que hay características diferenciadoras que nos permiten clasificarlos adecuadamente. Pero en un porcentaje pequeño de casos se comparten características de ambos tipos de enfermedad y no es posible realizar un diagnóstico concreto. Por eso, se llama “colitis indeterminada”.
Cuando se produce un cambio persistente en los hábitos intestinales o se tiene algún signo o síntoma de enfermedad intestinal inflamatoria, se debe consultar a un profesional de la salud que hará una evaluación. Si bien las enfermedades intestinales inflamatorias no suelen ser mortales, son graves y, en algunos casos, pueden provocar complicaciones que ponen la vida en peligro.
Cuáles son los factores de riesgo
La mayoría de las personas con enfermedades intestinales inflamatorias no tienen antecedentes familiares con esos trastornos. Si bien hay investigación científica en marcha para comprender mejor esas patologías, se han identificado 5 factores de riesgo:

1 – Edad: si bien la mayoría de las personas que desarrollan enfermedad inflamatoria intestinal reciben un diagnóstico antes de los 30 años, algunas personas no la desarrollan hasta los 50 o 60 años de edad.
2 – Etnia: aunque la enfermedad inflamatoria intestinal es más frecuente en personas de etnia blanca, la incidencia de las enfermedades intestinales inflamatorias aumenta en todos los grupos.
3 – Antecedentes familiares: si una persona tiene algún familiar cercano, como un padre, hermano o hijo, que padece alguna enfermedad intestinal inflamatoria, tiene más riesgo de desarrollarla.
4 – Tabaquismo: el consumo de tabaco, en todas sus formas, es un factor de riesgo para el desarrollo de la enfermedad de Crohn. Se recomienda no iniciarse en el consumo o buscar ayuda para abandonarlo.
5 – Consumo de medicamentos antiinflamatorios no esteroides. De acuerdo con la Clínica Mayo de los Estados Unidos, medicamentos como ibuprofeno, naproxeno sódico, diclofenac sódico y otros pueden aumentar el riesgo de desarrollar enfermedad inflamatoria intestinal o de que empeoren los síntomas si una persona ya tiene la patología. Se recomienda no automedicarse y consultar a profesionales para consumir ese tipo de medicamentos cuando corresponda y en las dosis indicadas.
Cómo saber si tengo enfermedad intestinal inflamatoria
Cuando el paciente consulta con algunos de los síntomas, los profesionales pueden indicar un análisis de sangre y en ocasiones de materia fecal. Además, pueden pedir que se haga una videocolonoscopía, que permite tener visión directa de las lesiones intestinales.
Pueden ser necesarios otros estudios como entero-resonancia, tomografía, ecografía con Doppler y videocápsula para complementar el estudio de los pacientes con estas patologías. A partir del diagnóstico de cada paciente, los profesionales indican los tratamientos.
“Estas enfermedades son muy diferentes entre los distintos pacientes”, según la SAGE. Es decir que varía su complejidad. La adherencia al tratamiento indicado por los profesionales es uno de los pilares fundamentales para prevenir complicaciones y evitar la recaída.
El apoyo psicológico para el paciente y su familia es fundamental para el manejo y la aceptación de las enfermedades intestinales inflamatorias; además favorece a lograr una mejor calidad de vida.
infobae.com





