Un nuevo estudio científico analizó los efectos de tomar estas sustancias durante 20 años. Beneficios y riesgos de una práctica que busca frenar la enfermedad de los huesos.
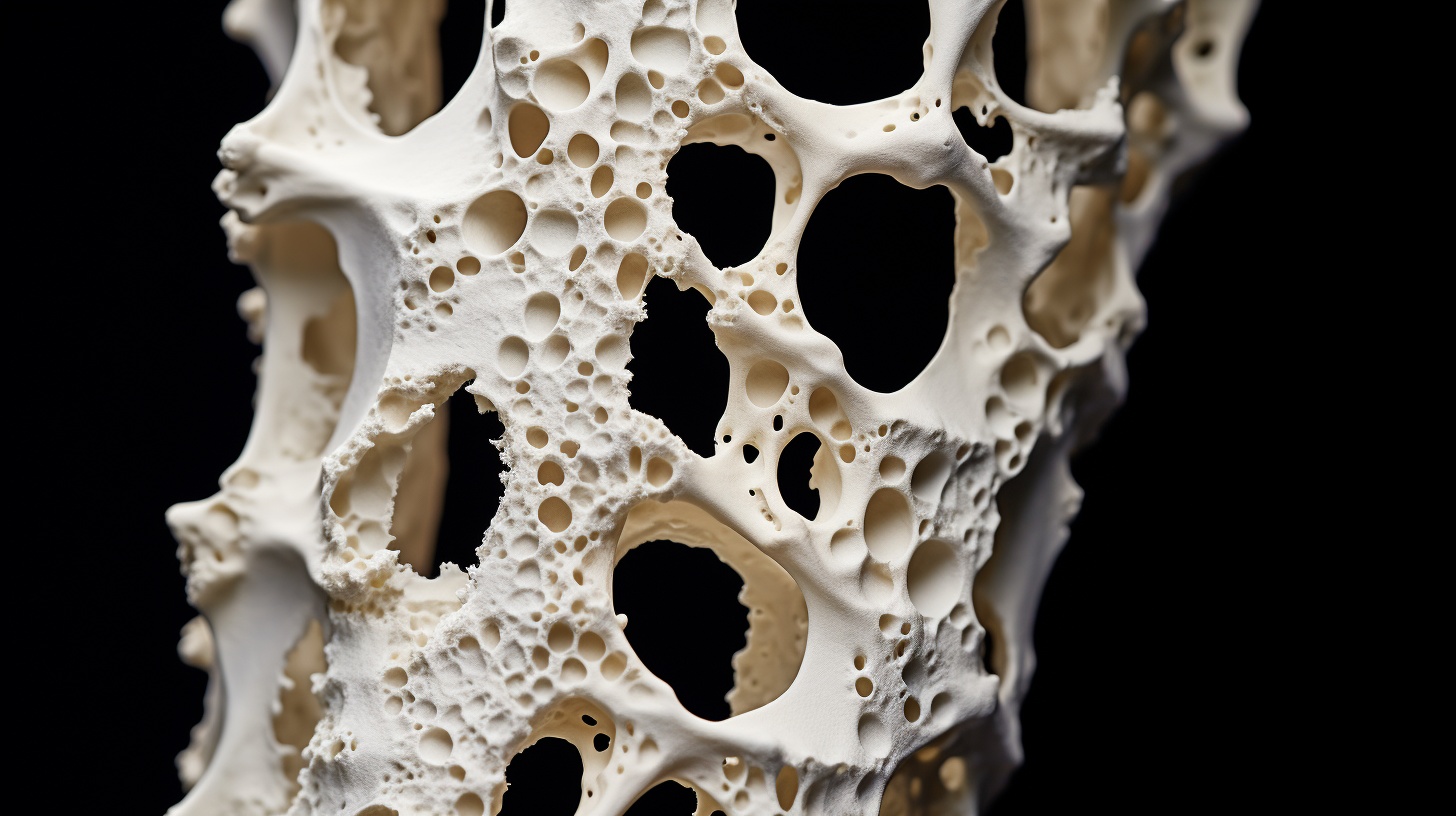
El esqueleto, un conjunto de huesos que se modifica constantemente y se renueva cada diez años, comienza a partir de los 30 a realizar el proceso de recambio cada vez más lento.
Es así que cuando la pérdida de masa ósea se hace más severa se puede producir osteoporosis, una enfermedad esquelética sistémica caracterizada por el deterioro de la microarquitectura de los huesos y por una resistencia cada vez más débil.
Los expertos coinciden en que un nivel óptimo de calcio y vitamina D en el organismo es indispensable para tener huesos fuertes y duraderos.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/5KZK2TUT4NG2RJKPXCRTD2JXOA.jpg 992w)
El calcio es el mineral más abundante del cuerpo y también es clave para el buen funcionamiento de los músculos, el corazón o los nervios. En tanto que la vitamina D ayuda a absorber el calcio y tiene, asimismo, cometidos relacionados con el sistema inmunitario y los músculos, entre otros.
La ingesta de estos dos elementos evitan la debilidad ósea y, como resultado, reducen el riesgo de fracturas. La mejor manera de obtenerlos es a través de una correcta alimentación y la exposición al sol (en el caso de la vitamina D). Pero muchas personas no pueden cubrir bien su proporción diaria y por eso precisan otras maneras de acceder a estos viales complementos. Y allí es cuando debe intervenir un profesional para recetarlos, sabiendo los potenciales beneficios y riesgos en cada paciente.
Así lo confirma un estudio que se publicó ayer en la revista Annals of Internal Medicine, que revela que el uso de suplementos de calcio y vitamina D a largo plazo en mujeres postmenopáusicas se asocia a un menor riesgo de muerte prematura a causa de algunas enfermedades, pero incrementa el riesgo de fallecimiento por otras.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/RUFLO5PZ3RDSPMOW4QTGA27LJE.jpg 992w)
Un equipo de la Universidad de Arizona (Estados Unidos), entre los que se encuentra la investigadora Cynthia A. Thomson, ha realizado análisis de seguimiento de un ensayo clínico aleatorizado sobre el uso de suplementos de calcio y vitamina D en mujeres postmenopáusicas. Los resultados muestran dos consecuencias significativas derivadas del consumo diario durante un periodo de más de 20 años: una asociación con un menor riesgo de mortalidad por cáncer y una vinculación con un mayor riesgo de mortalidad por enfermedades cardiovasculares.
En el estudio se observó que en comparación con las mujeres que consumieron un placebo (sustancia inactiva), las participantes que tomaron suplementos de calcio y vitamina D mostraron un riesgo un 7% menor de morir de cáncer durante esas dos décadas. Sin embargo, también se observó en este grupo de tratamiento un riesgo un 6% mayor de morir por enfermedades cardiovasculares.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/3D3M2P7W3NBGTF753BO7KNXQHU.jpg 420w)
El estudio no encontró ningún efecto general significativo en otros parámetros de salud, como la mortalidad por todas las causas. Los resultados de este análisis no confirman ni desmienten la existencia de una relación de causa-efecto entre la ingesta de suplementos de calcio y vitamina D y el riesgo de muerte por cáncer y por enfermedades cardiovasculares.
En conclusión, este análisis se suma a las evidencias ya existentes de que no tiene sentido administrar suplementos de calcio y/o vitamina D de forma generalizada en amplios segmentos de la población sana (sin osteoporosis). La recomendación de este tipo de refuerzo en las mujeres después de la menopausia es frecuente ante el mayor riesgo de osteoporosis y fracturas que afrontan, aunque no todos los expertos están de acuerdo y muchos creen que es preciso personalizar la prescripción.
¿Qué es la osteoporosis y qué la causa?
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/H4CPE76VEZF2LKADXIGJCPRYPY.jpg 992w)
La osteoporosis es una enfermedad silenciosa que afecta a todo el cuerpo, haciendo que los huesos se vuelvan frágiles. Es una afección que no presenta síntomas visibles, por lo que las personas que la padecen no lo saben hasta que sufren una fractura.
¿Qué pasa cuando una persona tiene osteoporosis?
“Los huesos se vuelven más frágiles y un golpe o caída puede ocasionar en una fractura. La osteoporosis afecta a todos los huesos del cuerpo. Sin embargo las fracturas se producen con mayor frecuencia en la cadera, las vértebras y las muñecas. También son frecuentes las fracturas de pelvis y de la parte superior del brazo”, explicó a Infobae la doctora Adriana Díaz, jefa de la Sección Osteopatías del Hospital de Clínicas de la UBA.
Este cuadro puede alterar la calidad de vida causando dolor, discapacidad y pérdida de independencia. En algunos casos, incluso, puede ser potencialmente mortal. En todo el mundo, se estima que el 30% de las mujeres y el 20% de los hombres sufrirán una fractura osteoporótica después de los 50 años.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/BRSRKLKBRBGIHMDILY6QL7AIY4.jpeg 420w)
La osteoporosis se suele presentar en personas mayores de 50 años. Dentro de este grupo, es más frecuente en mujeres en periodo de menopausia, al igual que aquellas que han pasado por una cirugía ginecológica por el cambio hormonal que esto supone en su organismo. El alcoholismo, por otra parte, está vinculado directamente a la disminución de vitamina D que suele disparar la enfermedad.
“Durante mucho tiempo, se consideró a la osteoporosis como una enfermedad ‘exclusiva’ de mujeres luego de la menopausia, hoy en día se sabe que los hombres también pueden desarrollar osteoporosis”, agregó la especialista. Se estima a nivel mundial, que 1 de cada 5 varones presentará una fractura por osteoporosis luego de los 50 años. De hecho, un tercio de las fracturas de cadera y alrededor del 40% de las fracturas vertebrales se producen en hombres, a nivel mundial.
“En el Hospital de Clínicas, casi 1 de cada 4 fracturas de cadera por osteoporosis, que ingresaron al hospital en los últimos 2 años, eran varones. El riesgo de un varón de desarrollar una fractura por osteoporosis es 27% más alto que a desarrollar un cáncer de próstata. Existe un muy bajo índice de diagnóstico y tratamiento. Una fractura es una señal clara de mayor riesgo de una fractura en el futuro”, comentó Díaz.
¿Qué se tiene que hacer cuando se tiene osteoporosis?
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/4FCKXLZ5NRDTBI2NNLKCGB7UBQ.png 420w)
Para prevenir esta afección se deben seguir una serie de recomendaciones como: una alimentación saludable, con ingesta de calcio y proteínas, con niveles adecuados de vitamina D que se pueden consumir tomando sol durante 15 minutos al día, no fumar ni el consumo en exceso de alcohol, realizar ejercicios que estimulen la fuerza muscular y el equilibrio”.
“El tabaquismo, el exceso de alcohol, el hipogonadismo, el uso crónico de corticoides y el tratamiento contra el cáncer de próstata, son los principales factores que impactan negativamente en los huesos. Por eso, la prevención y tratamiento de la osteoporosis se enfoca en la corrección, de ser posible, de los factores de riesgo, en una adecuada alimentación que incluya calcio y proteínas, en corregir la deficiencia de vitamina D y en mantener una musculatura fuerte, considerando una unidad músculo-hueso, a través de ejercicios periódicos y progresivos para fortalecer los músculos, la coordinación, la postura y el equilibrio”, sostuvo la experta.
¿Qué alimentos tienen calcio y son buenos contra la osteoporosis?
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/5OEYJ3NXBZDMJNEOQCZPXF7HFY.jpg 420w)
La dieta es la mejor fuente de obtención de calcio y vitamina D en personas sanas, aunque en el caso de este último nutriente también es precisa la acción de la luz solar. La cantidad de calcio recomendada en adultos entre los 19 y los 50 años de edad es de 1.000 mg al día. En las mujeres de más de 51 años y los hombres de más de 71 años, es aconsejable que esta cantidad ascienda hasta los 1200 mg diarios.
Los alimentos lácteos son la principal fuente dietética de este mineral, pero también puede encontrarse en menor medida en otros, como algunos vegetales (las espinacas, la col rizada, el brócoli o el repollo chino), pescados con huesos blandos comestibles (las sardinas enlatadas o el salmón) y algunos frutos secos y cereales.
¿Cuáles son los síntomas de la osteoporosis?
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/ZB72T3XSDNG3VMVERAPLQUJEBY.jpg 992w)
Típicamente, las etapas iniciales de la disminución de la masa ósea no presentan síntomas. Pero una vez que la osteoporosis debilita los huesos, se podrían tener signos y síntomas. Según los expertos de Mayo Clinic son:
- Dolor de espalda, provocado por una vértebra fracturada o aplastada
- Pérdida de estatura con el tiempo
- Una postura encorvada
- Un hueso que se rompe mucho más fácilmente de lo esperado
Se debe consultar con un médico después de la menopausia temprana o si se ingieren corticoesteroides durante varios meses seguidos, o si cualquiera de los padres sufrió una fractura de cadera. Algunos factores pueden aumentar la probabilidad de desarrollar osteoporosis, entre otros, la edad, la raza, el estilo de vida, así como afecciones y tratamientos médicos.
Riesgos de la osteoporosis
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/7OHSGURDKJE7HDIAQVLGYIXDEM.jpg 420w)
Algunos factores de riesgo de osteoporosis están fuera del control que podamos hacer:
- Sexo. Las mujeres son mucho más propensas a desarrollar osteoporosis que los hombres.
- La edad. Cuanto mayor sea de edad, mayor será el riesgo de osteoporosis.
- Raza. Mayor riesgo de padecer osteoporosis si eres blanco o de ascendencia asiática.
- Antecedentes familiares. Tener un padre, madre o hermano con osteoporosis eleva el riesgo, especialmente si la madre o el padre sufrieron fractura de cadera.
- Tamaño del cuerpo. Los hombres y las mujeres que tienen estructuras corporales pequeñas tienden a correr un riesgo más alto debido a que podrían tener menos masa ósea para utilizar a medida que envejecen.
Niveles hormonales y osteoporosis
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/XCKHCB2O5FH43ODF47UKNSVYFQ.jpg 992w)
La osteoporosis es más común en personas que tienen demasiada o muy poca cantidad de ciertas hormonas en el cuerpo. Por ejemplo:
- Hormonas sexuales. Los niveles bajos tienden a debilitar los huesos. La disminución de los niveles de estrógeno en las mujeres menopáusicas es uno de los mayores factores de riesgo para el desarrollo de la osteoporosis. Los tratamientos contra el cáncer de próstata que reducen los niveles de testosterona en los hombres y los tratamientos contra el cáncer mamario que reducen los niveles de estrógeno en las mujeres podrían acelerar la pérdida ósea.
- Problemas de tiroides. Los niveles altos pueden causar osteoporosis. Esto puede producirse si la tiroides es hiperactiva o si se toman demasiados medicamentos de hormonas tiroideas para tratar una tiroides poco activa.
- Otras glándulas. La osteoporosis también se asoció con la hiperactividad de las glándulas paratiroides y de las suprarrenales.
Factores alimenticios relacionados a la osteoporosis
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/3VO4G73XNJA6BKBTJVB4II4EBU.jpg 992w)
La osteoporosis es más probable que ocurra en personas que tienen:
- Bajo consumo de calcio. La falta de calcio a lo largo de la vida juega un papel importante en el desarrollo de la osteoporosis. Una dieta baja en calcio contribuye a la disminución de la densidad ósea, la pérdida ósea temprana y un mayor riesgo de fracturas.
- Trastornos de la alimentación. La restricción extrema de la ingesta de alimentos y el bajo peso debilitan los huesos tanto en hombres como en mujeres.
- Estilo de vida sedentario. Las personas que pasan mucho tiempo sentadas tienen un mayor riesgo de presentar osteoporosis que las que son más activas. Cualquier ejercicio con peso y actividades que promuevan el equilibrio y la buena postura son beneficiosos para los huesos, pero caminar, correr, saltar, bailar y levantar pesas parecen ser particularmente beneficiosas.
- Consumo excesivo de alcohol. El consumo regular de más de dos bebidas alcohólicas al día aumenta el riesgo de osteoporosis.
- Consumo de tabaco. El papel exacto que desempeña el tabaco en la osteoporosis no está claro, pero se demostró que el consumo de tabaco debilita los huesos.
infobae.com
ACERCA DEL CORRESPONSAL
REDACCIóN CENTRAL
Prensa Mercosur es un diario online de iniciativa privada que fue fundado en 2001, donde nuestro principal objetivos es trabajar y apoyar a órganos públicos y privados.
- ★Bolivia: Tiwanaku sigue convocando turistas, pero su poder real está en las preguntas que nadie ha cerrado
- ★Dos trabajadores mueren tras embarrancamiento en Tupiza
- ★En un control de rutina en Tarija, encuentran más de media tonelada de marihuana en un vehículo con placa argentina
- ★El Rey de España asegura apoyo a la gestión de Rodrigo Paz
- ★Aluvión: Al menos 1.500 familias afectadas y 80 comunidades afectadas en Entre Río